|
|
Órgão Oficial de Divulgação Científica da
|
ISSN: 1679-1796
|
Adrenalectomia Retroperitonioscópica: Casuística de Um Ano em Instituição Não-Universitária
Retroperitoneoscopic Adrenalectomy: A Study of Surgical Outcomes After One Year In a Non-University Hospital
Maurício Figueiredo Massulo Aguiar, Marcos Tobias Machado, Daniel Roge Carone, Maurício Bruschini Rodrigues Netto, Cesar Nardy Zillo, Pedro Cortado, Nelson Rodrigues Netto Jr
Hospital Beneficência Portuguesa de São Paulo (SP)
Setor de Oncologia e Laparoscopia da Faculdade de Medicina da Universidade de São Paulo do ABC
Disciplina de Urologia da Faculdade de Medicina da UNICAMP
OBJETIVO: Apesar de sua localização no retroperitônio a adrenal é acessada por laparoscopia, na maioria das vezes
via transperitoneal. Contudo a via retroperitoneal apresenta algumas vantagens. O objetivo deste trabalho é
demonstrar a casuística de adrenalectomia retroperitonioscópica em nosso serviço.
PACIENTES E MÉTODOS: Análise retrospectiva de
quatro adrenalectomias retroperitonioscópicas de Janeiro de 2004 a janeiro de 2005, analisando sexo, idade, tamanho e lado das
lesões, tempo operatório e complicações assim como a descrição da técnica cirúrgica utilizada.
RESULTADOS: Quatro pacientes foram operados (2 homens e 2 mulheres) com idade média de 55 anos (41 a 79) havendo três lesões à direita e uma à esquerda com
tamanho médio de 4,1 cm (2 a 5,3). Foram utilizados quatro portais, com tempo operatório de 240 min, em média. O anátomo-patológico
revelou: 1-Adenoma cortical de adrenal 2-Adenocarcinoma metastático de câncer de mama; 3-Carcinoma de córtex de adrenal
4-Hiperplasia nodular de cortical adenomatosa. O período médio de internação foi de 4,5 dias (2 a 10 dias) todos acompanhados por equipe de
clínica médica, havendo 2 pacientes com controle pós-operatório em UTI. Complicações: 1 caso de hérnia incisional, não houve
transfusões,óbitos ou perfuração do
peritônio.CONCLUSÃO: O uso da via retroperitonioscópica para adrenalectomia em nosso serviço
mostrou-se segura e factível para todos os quatro pacientes operados sem maiores complicações com curto período de internação hospitalar.
Palavras-chave: Glândula Adrenal, Cirurgia vídeo-assistida, Cirurgia, Espaço Retroperitoneal, Procedimentos Minimamente Invasivos, Resultado de Tratamento
OBJECTIVE: To show cases of retroperitonioscopic adrenalectomy performed in our institution.
PATIENTS AND METHODS: Retrospective analyses of four retroperitonioscopic adrenalectomy performed in our institution
since 2004 January to 2005 January. RESULTS: 2 men and 2 women. Mean age at the time of operation was 55 years (41-79). Three
lesions in the right side and one in the left side. Mean size of lesions was 4.1 cm (2-5,3). Using four ports, operative time was 240
min. Pathology revealed: 1- adrenal cortical adenoma 2- Metastatic breast Adenocarcinoma 3- adrenal cortical carcinoma 4-
cortical benign hyperplasia. Hospital stay was 2-10 days (average 4.5) all patients were managed by a clinical team, as well. Two patients
were to Intensive Care Unit for immediate post operative stay. Complications: One case of incisional hernia, no transfusions, deaths
or peritoneum invasion. CONCLUSION: Retroperitonioscopic approach to adrenals is safe and suitable for our four cases with no
major complications and short hospital stay.
Key words: Adrenalectomy, Laparoscopy, Retroperitoneal Space, Surgical Procedures, Minimally Invasive.
|
Aguiar MFM, Machado MT, Carone DR, Rodrigues Netto MB, Zillo CN, Cortado P, Rodrigues Netto Jr N. Adrenalectomia Retroperitonioscópica: Casuística de Um Ano em Instituição Não-Universitária. Rev bras videocir 2005;3(3):125-130. |
||
|
Recebido em 31/08/2005 |
|
Aceito em 26/09/2005 |
|
|
esde os primeiros relatos de adrenalectomia por via laparoscópica, em
1992, este procedimento minimamente
invasivo tornou-se o padrão de conduta para pacientes
com afecções cirúrgicas das glândulas
adrenais1,2.
Embora esteja localizada no
retroperitônio a glândula adrenal
é, na maioria das vezes, abordada por via transperitoneal devido
à maior familiaridade dos cirurgiões laparoscopistas com esta
via3. No entanto, existem inúmeros relatos demonstrando
a factibilidade desta cirurgia com acesso
retroperitoneal 4-9 com resultados cosméticos e
complicações muito semelhantes. Além destas, destacam-se
outras vantagens no acesso à glândula:
- Redução do risco de lesões em órgãos
intra-peritoniais10 por não violar o peritônio
- controle mais seguro de sua vasculatura,
facilitado pelo acesso direto à
glândula 11,12.
Existem muitos relatos na literatura especializada comentando
excelentes resultados com baixas complicações para os mais diversos tipos
de afecções cirúrgicas adrenais tanto por
via transperitoneal quanto por via
retroperitoneal, incluindo nódulos não funcionantes e
nódulos funcionantes como os
feocromocitomas5. A factibilidade deste procedimento já
foi, inclusive demonstrada em pacientes
pediátricos8 assim como em pacientes com insuficiência renal
crônica9.
A literatura mundial registra uma variedade técnica para acesso da adrenal. Todavia, o
cirurgião irá definir sua escolha com base em dados como
a segurança, o lado da lesão a ser abordada e
o tamanho dos nódulos.
O objetivo do presente estudo é o de
relatar nossa casuística com a adrenalectomia
retroperitonioscópica, que inclui quatro
casos operados no período de um ano, em uma instituição
não universitária.
MATERIAIS E MÉTODOS
No período de Janeiro de 2004 a janeiro
de 2005, foram realizados quatro adrenalectomias retroperitonioscópicas
em serviço não universitário de
Urologia. São analisadas variáveis como:
as indicações, tempo cirúrgico, complicações
e resultados obtidos.
TÉCNICA CIRÚRGICA
Após anestesia geral o paciente é posicionado em decúbito contra-lateral ao da
lesão a ser operada. Após assepsia e colocação de
campos cirúrgicos estéreis, a cirurgia
é realizada através de quatro portais (Figura-1). Uma primeira
incisão transversa com diâmetro de 1,5 cm de
extensão, assim descrita: dois centímetros abaixo da ponta
da décima segunda costela, com divulsão dos
músculos lombares e sem seccioná-los, até encontrar
fáscia tóraco-lombar que era seccionada, dissecando
o restante com o dedo entre o músculo psoas e
a gordura para renal. Após esta dissecção inicial
é colocado um balão confeccionado com sonda
uretral número 18 e dedo de luva (Figura-2)
que, posicionado no espaço criado com a dissecção digital,
é preenchido com 900ml de soro fisiológico
para ampliação do espaço no retroperitônio.
Após remoção do balão,
introduz-se um trocarte de 10mm por este mesmo
acesso. Outros três trocartes são assim
posicionados: um de 10mm sobre linha axilar
média, dois centímetros acima da
crista ilíaca; sendo um segundo, de 5mm, em linha axilar posterior.
O último trocarte, de 5mm, somente é posicionado
em linha axilar anterior após dissecção do peritônio,
para evitar sua perfuração.
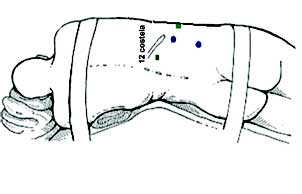 |
| Figura 1 - Posicionamento dos trocartes para cirurgia |
 |
| Figura 2 - Balão utilizado para dissecção do retroperitônio |
Concluído o posicionamento dos
trocartes, a fáscia de Gerota é incisada e a dissecção
segue, cranialmente, até alcançar a gordura
peri-adrenal. A veia adrenal é controlada com clipes metálicos
e a peça retirada com punho de luva introduzido
no interior da cavidade. Nenhum dreno é deixado
no local. Retirados os trocartes, os planos
musculares são aproximados com fios absorvíveis
e, por fim, a síntese de pele é
realizada.
RESULTADOS
A idade média foi de 55 anos (41 a 79),
sendo dois pacientes do sexo masculino e dois do
feminino. Três lesões estavam
localizadas à direita e uma à esquerda. O diâmetro médio das lesões foi de
4,1 cm (2 a 5,3). O tempo operatório foi de 240
min, em média. O resultado do exame
anatomo-patológico dos espécimes cirúrgicos revelaram:
1) Adenoma cortical de adrenal em paciente com quadro
clínico de Síndrome de Conn; 2)
Adenocarcinoma metastático cujo sítio primário
foi sugerido pela imunohistoquímica como
primário mama; 3) Carcinoma de córtex de adrenal em massa de
4,2 cm cuja captação de contraste foi elevada
passando de 19,4 UH para 69,6 UH; 4) Hiperplasia
nodular de cortical (hiperplasia adenomatosa) em
paciente com quadro clínico sugestivo de Síndrome
de Cushing. O período médio de internação foi de
4,5 dias (2 a 10 dias). Todos se alimentaram no
primeiro dia pós-operatório e foram acompanhados por
equipe de clínica médica. Dois pacientes
(um idoso de 79 anos, e outro com Síndrome de Conn)
tiveram controle pós-operatório em UTI,
conforme previamente programado. Complicações:
um caso de hérnia incisional (Tabela-1). Não
houve sangramento, óbito ou perfuração do peritônio.
|
|
DISCUSSÃO
A experiência com a adrenalectomia laparoscópica tem sido registrada em grande
número de trabalhos, demonstrando sua factibilidade
e segurança para diversas
patologias4-7, inclusive em pacientes
pediátricos8 e pacientes renais
crônicos portadores de fragilidade
vascular9, havendo variação
técnica, de acordo com o tamanho dos tumores.
A discussão sobre a escolha do melhor acesso
laparoscópico - se transperitoneal ou
retroperitoneal, também está
relacionada com ao lado a ser operado - se uni ou
bilateral.
O diâmetro médio dos nódulos retirados
em nossa série (4,1 cm) é semelhante com os
diâmetros relatados na literatura. BABA e
cols11 e SALOMON e cols13
recomendam que o acesso retroperitoneal deva ser feito de rotina para lesões benignas
menores que 5 cm. SALOMON e cols14 e BONJER e
cols3 recomendam o limite de 6 cm para cirurgia
adrenal retroperitoneal com segurança. Por outro
lado, SOULIE e cols15 recomendam a realização
do procedimento em tumores de até 7cm. GIGER
e cols17 são a favor de acesso transperitoneal para
os tumores bilaterais e os do lado esquerdo,
enquanto que tumores do lado direito menores que 8 cm
são removidos por via retroperitoneal sendo maior
que 8 cm, recomenda via transperitoneal. Já MIYAKE
e cols16 considera a via retroperitoneal o melhor
acesso para o lado esquerdo.
Devido ao espaço limitado do
retroperitônio, lesões maiores tornam a cirurgia tecnicamente
mais desafiadora, uma vez que o procedimento já
requer grande habilidade em cirurgia
laparoscópica4. De CANNIÈRE e
cols10 explicam que a dissecção
do espaço retroperitoneal é mais difícil porque
os movimentos dos instrumentos são limitados
pelo rebordo costal e pela crista ilíaca. Lesões
maiores que quatro centímetros, pela maior
probabilidade de malignidade, podem representar
dificuldade técnica adicional, pelo risco de
invasão tumoral extra-adrenal. Deve-se ressaltar que
os dois casos de neoplasia maligna observados em
nossa casuística, corresponderam a tumores maiores
que quatro centímetros, confirmando a
indicação cirúrgica pelo tamanho para os
casos. Contudo, o maior nódulo observado, de 5,3 cm, não
apresentava indícios de neoplasia maligna.
Embora a glândula esteja localizada no retroperitônio a maioria dos cirurgiões prefere a
via transperitoneal para alcançá-la
cirurgicamente3. Muitos trabalhos demonstram que tanto a
via transperitoneal quanto a via retroperitoneal
são
seguras1,3,5,8,11,13,14,17-21. Contudo, a via
retroperitonioscópica apresenta algumas vantagens
técnicas1.
De CANNIÈRE e cols10 lembram que
esta via não interfere nos órgão
intraperitoneais, diminuindo assim o risco de
lesão. FERNANDEZ-CRUZ e cols22 comentam, inclusive, sobre
as vantagens do acesso retroperitoneal em
pacientes com cirurgias abdominais prévias. BABA e
cols12 ressaltam a simplicidade do controle vascular,
devido ao acesso direto aos vasos principais antes que
a glândula seja manipulada.
FERNANDEZ-CRUZ e cols22 objetivaram observar se a via retroperitoneal seria vantajosa
ao se evitar os efeitos respiratórios e
hemodinâmicos do pneumoperitônio com
CO2. Para isto compararam dois grupos: um de via retroperitoneal e outro
de via transperitoneal. Concluíram que, ao final
da cirurgia, tanto o PCO2 quanto o déficit de
base aumentaram significativamente em ambos os
grupos comparados com valores basais. O pH
arterial diminuiu significativamente em ambos os
grupos demonstrando que não houve diferença
metabólica entre as vias e, portanto, recomendando a
via retroperitoneal para o acesso da adrenal.
Na presente série, a via retroperitoneal
foi utilizada em quatro casos com êxito, com
abordagem de ambos os lados (três do lado direito e um do
lado esquerdo). A técnica utilizada é a clássica
com quatro trocartes15, conforme descrita na maioria
dos artigos, com o primeiro acesso na ponta da
décima segunda costela18. Para se alcançar espaço
necessário no retroperitônio foi utilizado um balão
posicionado entre o músculo psoas e a gordura
para-renal, preenchido com 900ml de soro fisiológico. O
balão é confeccionado pelo instrumentador com
uma sonda uretral número 18 e amarrando-se, com fio
duplo de algodão zero, um dedo de luva em
sua extremidade. Este dispositivo é descrito
por MANDRESSI e cols23, podendo ser
dispensado se empregadas manobras rombas, até mesmo com
a ótica, para alcançar o espaço
desejado24.
O tempo operatório médio foi de
240min, superior ao de MUNVER e cols1 -
133 min e ao de SOULIE e cols15, - 134 min
Atribuímos este tempo ao fato de os casos da presente
série pertencerem ao início da casuística laparoscópica do serviço,
sem que viesse afetar as características de
um procedimento minimamente invasivo representado pela alta hospitalar média após 4,5 dias,
semelhante ao observado pela
literatura4. Todos os pacientes foram acompanhados por equipes de clínica
médica e, com exceção da paciente com Síndrome de
Conn e o paciente idoso de 79 anos, nenhum outro paciente permaneceu em UTI.
Não houve complicação
intra-operatória, conversão, óbito ou
transfusão. Apenas um caso de complicação tardia representado por
hérnia incisional na ponta da décima segunda costela
que ainda se encontra em avaliação para
possível correção laparoscópica.
Para SOULIE e cols15 não houve
óbito e taxa de conversão foi de 1.9%,
sendo a perda estimada de sangue de 80 ml, com seguimento médio de
16 meses. Foi relatado morbidade de 17.2% - 5,7%
de complicações intra-operatórias
correspondendo a duas lesões vasculares, e 11.5% de complicações
pós-operatórias relacionadas à
infecção de parede, hematoma profundo, deiscência e
pneumopatia severa).
TAKEDA19 relatou lesão
pancreática durante acesso retroperitoneal.
Para BONJER e cols3 taxa de conversão
foi de 4.5% e taxa de complicação foi de 11%.
CONCLUSÃO
O uso da via retroperitonioscópica para adrenalectomia em nosso serviço foi segura e factível para todos os quatro pacientes operados sem maiores complicações e com curto período de internação hospitalar.
Referências Bibliográficas
1. Munver R & Ilbeigi P: Retroperitoneal
laparoscopic adrenalectomy. Curr Urol Rep. 2005; 6(1):72-7.
2. de Canniere L, Michel LA: Adrenal and renal
surgery by the laparoscopic and/or retroperitoneoscopic
approach. Ann Acad Med Singapore. 1997; 26(3):336-43.
3. Bonjer HJ, Sorm V, Berends FJ, Kazemier G,
Steyerberg EW, de Herder WW, et al.: Endoscopic
retroperitoneal adrenalectomy: lessons learned from 111
consecutive cases. Ann Surg. 2000; 232(6):796-803.
4. Hemal AK, Kumar R, Misra MC, Chumber S: Retroperitoneoscopic adrenal surgery with
reusable instruments. J Laparoendosc Adv Surg Tech A.
2002; 12(4):287-91.
5. Hemal AK, Kumar R, Misra MC, Gupta NP, Chumber
S: Retroperitoneoscopic adrenalectomy for
pheochromocytoma: comparison with open surgery. JSLS. 2003; 7(4):341-5.
6. Chee C, Ravinthiran T, Cheng C:
Laparoscopic adrenalectomy: experience with transabdominal
and retroperitoneal approaches. Urology. 1998; 51(1):29-32.
7. Whittle DE, Schroeder D, Purchas SH, Sivakumaran
P, Conaglen JV: Laparoscopic retroperitoneal left adrenalectomy in a patient with Cushing's
syndrome. Aust N Z J Surg. 1994; 64(5):375-6.
8. Shanberg AM, Sanderson K, Rajpoot D, Duel
B: Laparoscopic retroperitoneal renal and adrenal
surgery in children. BJU Int. 2001; 87(6):521-4.
9. Yagisawa T, Ito F, Shimizu T, Toma H:
Posterior retroperitoneoscopic adrenalectomy for
unilateral nodular hyperplasia in a hemodialaysis patient. Int
Urol Nephrol. 2000; 32(1):9-12.
10. de Cannière L, Lorge F, Rosière A, Joucken K,
Michel LA: From laparoscopic training on an animal model
to retroperitoneoscopic or celioscopic adrenal and
renal surgery in human. Surg Endosc. 1995; 9(6):699-701.
11. Baba S & Iwamura M: Retroperitoneal
laparoscopic adrenalectomy. Biomed Pharmacother. 2002; 56
Suppl 1:113-119.
12. Baba S: Laparoscopic adrenalectomy: posterior
approach. Biomed Pharmacother. 2000; 54 Suppl 1:161-163.
13. Salomon L, Soulie M, Mouly P, Saint F, Cicco A,
Abbou CC, et al.: Experience with retroperitoneal
laparoscopic adrenalectomy in 115 procedures. J Urol. 2001;
166(1):38-41.
14. Salomon L, Soulie M, Saint F, Mouly P, Plante P,
Abbou CC: Retroperitoneal laparoscopic adrenalectomy: a
safe and reproducible technique Prog Urol.
2001;11(3):438-43 [in French].
15. Soulie M, Mouly P, Caron P, Seguin P, Vazzoler
N, Escourrou G, et al.: Retroperitoneal
laparoscopic adrenalectomy: clinical experience in 52
procedures. Urology. 2000; 56(6):921-5.
16. Miyake O, Yoshimura K, Yoshioka T, Honda M,
Kokado Y, Miki T, et al.: Laparoscopic adrenalectomy.
Comparison of the transperitoneal and retroperitoneal approach.
Eur Urol. 1998; 33(3):303-7.
17. Giger U, Vonlanthen R, Michel JM, Krähenbühl L:
Trans- and retroperitoneal endoscopic
adrenalectomy: experience in 26 consecutive adrenalectomies. Dig
Surg. 2004; 21(1):28-32.
18. Sung GT, Hsu TH, Gill IS:
Retroperitoneoscopic adrenalectomy: lateral approach. J Endourol.
2001; 15(5):505-11.
19. Takeda M: Laparoscopic adrenalectomy:
transperitoneal vs. retroperitoneal approaches. Biomed
Pharmacother. 2000; 54 Suppl 1:207-210.
20. Nagesser SK, Kievit J, Hermans J, Krans HM, van
de Velde CJ: The surgical approach to the adrenal gland:
a comparison of the retroperitoneal and the
transabdominal routes in 326 operations on 284 patients. Jpn J Clin
Oncol. 2000; 30(2):68-74.
21. Takeda M, Go H, Watanabe R, Kurumada S, Obara
K, Takahashi E, et al.: Retroperitoneal
laparoscopic adrenalectomy for functioning adrenal
tumors: comparison with conventional
transperitoneal laparoscopic adrenalectomy. J Urol. 1997;
157(1):19-23.
22. Fernandez-Cruz L, Saenz A, Taura P, Benarroch
G, Astudillo E, Sabater L: Retroperitoneal approach
in laparoscopic adrenalectomy: is it advantageous?.
Surg Endosc. 1999; 13(1):86-90.
23. Mandressi A, Buizza C, Antonelli D, Chicano S,
Servadio G: Retroperitoneoscopy. Ann Urol. 1995; 29(2):91-6.
24. Yagisawa T, Ito F, Ishikawa N, Matsuda K, Onitsuka
S, Goya N: Retroperitoneoscopic adrenalectomy:
lateral versus posterior approach. J Endourol. 2004; 18(7):661-4.
ENDEREÇO PARA CORRESPONDÊNCIA
Maurício Figueiredo Massulo Aguiar
Rua Martiniano de Carvalho, 669, 1404
CEP: 01321-001
Bela Vista, São Paulo-SP
Tel: 11-94493834 / 11-32695944
Fax:11-32872982
E-mail: mauriciomassulo@hotmail.com

