|
|
Órgão Oficial de Divulgação Científica da
|
ISSN: 1679-1796
|
Correção Laparoscópica de Fístula Vésico-Vaginal
Laparoscopic Repair of Vesico-Vaginal Fistula
Aníbal Wood Branco e William Kondo
Departamento de Urologia e de Cirurgia Geral do Hospital da Cruz Vermelha, Curitiba, Paraná
Objetivos: A fístula vésico-vaginal freqüentemente é resultante de trauma obstétrico nos países em
desenvolvimento ou de cirurgia ginecológica nos países desenvolvidos. Quando o tratamento conservador não tem sucesso, impõe-se
o reparo cirúrgico utilizando acesso abdominal ou vaginal. Neste artigo relatamos dois casos de reparo laparoscópico de fístula
vésico-vaginal com sucesso utilizando interposição tecidual.
Relato de caso: (1) Paciente de 45 anos, com perda urinária contínua
via vaginal iniciando semanas após histerectomia total abdominal. Foi submetida a correção laparoscópica da fístula vésico-vaginal 8
meses após a cirurgia inicial, com interposição de apêndice epiplóico. (2) Paciente de 50 anos, submetida a histerectomia total abdominal
com desenvolvimento de fístula vésico-vaginal após a retirada da sonda vesical. Foi reoperada 16 dias após por via aberta, sem sucesso.
Três meses após a segunda cirurgia, foi submetida a correção laparoscópica da fístula com interposição de epíplon. Ambos os
casos evoluíram sem intercorrências.
Discussão: Apesar da dificuldade técnica, é um procedimento factível e, em mão experientes, é
uma opção à cirurgia tradicional a céu aberto, com importante redução da morbidade às pacientes.
Palavras-chave: Bexiga, vagina, fístula, fístula vésico-vaginal, laparoscopia.
Objectives: Vesicovaginal fistulas are often the result of obstetric trauma in third world countries or
gynaecologic surgery in developed countries. Failing conservative management, it may be repaired using an abdominal or
vaginal approach. We herein report two successful laparoscopic repairs of vesicovaginal fistulas using flap interposition.
Case report: (1) A 45-year-old female presented with continuous urinary drainage per vagina which started a couple of weeks after a total
abdominal hysterectomy. She underwent a laparoscopic repair of the vesicovaginal fistula 8 months after the initial procedure, using
epiploic appendix interposition. (2) A 50-year-old female was submitted to a total abdominal hysterectomy, developing a vesicovaginal
fistula after urethral catheter removal. She was taken to another open surgical procedure 16 days after the initial surgery, with no
success. Three months after the latter surgery, she underwent a laparoscopic repair of the fistula with omental interposition. Both cases
had uneventful postoperative courses. Discussion: Despite its technical difficulty, it is feasible and, in experienced hands, may be
an alternative to the traditional abdominal approach, reducing significantly the morbidity to the patients.
Key words: Bladder, vagina, fistula, vesicovaginal fistula, laparoscopy.
|
Branco aw, Kondo w. Correção Laparoscópica de Fístula Vésico-Vaginal. Rev bras videocir 2006;4(3):122-130. |
||
|
Recebido em 24/10/2006 |
|
Aceito em 02/11/2006 |
fístula vésico-vaginal é uma
condição debilitante e estressante para as
mulheres1,2, considerada como problema tanto social
quanto cirúrgico3. Pode ser resultado de trauma
obstétrico, cirurgia, infecção, anomalia congênita,
malignidade, corpo estranho e tratamento de doenças
malignas3,4. Nos países desenvolvidos a maioria das fístulas
surge como complicação de cirurgia ginecológica
ou radioterapia3,5,6 e, nos países em
desenvolvimento, as causas obstétricas relacionadas ao trabalho
de parto prolongado são as principais responsáveis
por sua gênese3,6.
Embora a real incidência seja desconhecida, estima-se que 0,1 a 2%
das histerectomias sejam complicadas por
fístulas
vésico-vaginais7-9. Na série de LEE e
cols.7, 90% das fístulas vésico-vaginais foram resultantes
do tratamento cirúrgico de alguma condição
benigna, sendo a histerectomia total abdominal
responsável por 70% de todas as fístulas.
Em 1852, SIMS10 relatou pela primeira
vez um caso de reparo cirúrgico de fístula
vésico-vaginal com sucesso. Desde então, várias técnicas e
acessos cirúrgicos têm sido relatados, levando
em consideração a causa, localização, tamanho e
tempo de início do processo
fistuloso11,12. Além desses fatores, os cirurgiões devem considerar ainda
seu próprio conforto com as várias vias de acesso,
a morbidade à paciente, as taxas de sucesso
publicadas para cada técnica e as potenciais
dificuldades técnicas de cada
procedimento11.
As fístulas podem ser reparadas com
sucesso por via abdominal, vaginal ou
combinada13. Em geral, fístulas simples são tratadas por via vaginal,
enquanto as complexas, por via vaginal usando
retalho miocutâneo ou por via
abdominal2. O reparo vaginal oferece a opção de menor morbidade, mas pode
ser tecnicamente difícil no caso de fístulas
posteriores11. Pacientes bem selecionadas tratadas em
centros experientes têm uma taxa de sucesso de 88
a 100%10,11,14. Os acessos, abdominal e
transvesical oferecem excelentes resultados (85 a 100%)
para fístulas em localizações difíceis, mas com
morbidade é significativa11. Nesses casos, a laparoscopia é
uma alternativa à cirurgia a céu aberto, com as
vantagens de um procedimento minimamente invasivo,
com magnificação da imagem durante a cirurgia,
melhor hemostasia, menor dor abdominal
pós-operatória, menor permanência hospitalar e retorno precoce
ao trabalho13. Desde que NEZHAT e
cols.15 publicaram o primeiro reparo laparoscópico de uma
fístula vésico-vaginal em 1994, vários outros artigos têm
se seguido11,13,16,17, com a mesma taxa de sucesso
do reparo abdominal11.
O objetivo deste artigo é relatar dois
casos de reparo laparoscópico de fístula vésico-vaginal
com sucesso.
RELATO DOS CASOS
CASO 1
Paciente de 45 anos, sexo feminino, procurou atendimento médico em decorrência de
perda urinária contínua via vaginal com início
semanas após histerectomia total abdominal por
miomatose uterina em outro serviço, necessitando de
utilização de 3 a 4 forros vaginais ao dia. No exame
físico evidenciou-se trajeto fistuloso próximo á
cúpula vaginal Foi realizado cateterismo vesical com
injeção de azul de metileno intra-vesical, com
extravasamento do corante para o interior da
vagina. Uretrocistografia miccional confirmou a
hipótese diagnóstica de fístula vésico-vaginal.
A correção da fístula foi realizada 8
meses após a cirurgia inicial, por via
laparoscópica. Inicialmente o trajeto fistuloso foi
cateterizado por via endoscópica e a dissecção realizada
ao redor do cateter (Figura-1A), com o intuito de
se identificar um plano de clivagem entre a parede vesical posterior e a cúpula e a parede
vaginal anterior. A parede posterior da bexiga foi
incisada verticalmente na proximidade da fístula
vésico-vaginal. O cateter passando por dentro da
fístula foi identificado, e a incisão
prolongada verticalmente para baixo, seccionando a
parede posterior do trajeto até a exposição do
aspecto posterior do cateter e da parede vaginal.
Este tempo cirúrgico foi auxiliado pela introdução
de uma válvula maleável na vagina,
manipulada externamente (Figura-1B). Depois de
claramente identificada a comunicação entre a bexiga e
a vagina, um tampão vaginal foi posicionado
para não haver perda do pneumoperitônio. A
parede vaginal foi suturada com fio de poliglactina
2-0 (Figuras-1C e 1D). As bordas do trajeto
fistuloso foram excisadas, criando uma margem lateral
de tecido viável suficiente para permitir o
posterior fechamento. Todos os tecidos inviáveis
e necrosados foram excisados (Figura-2). A parede vesical foi suturada utilizando fio de
poliglactina 2-0 (Figura-3), e interposto apêndice
epiplóico entre as duas linhas de sutura (Figura-4).
O tempo cirúrgico foi de 120 minutos, com sangramento estimado em 100ml. A
paciente recebeu alta hospitalar no segundo dia
pós-operatório em bom estado geral, sendo a
sonda vesical retirada 14 dias após o
procedimento. Atualmente encontra-se com seguimento de
6 meses, sem perda urinária.
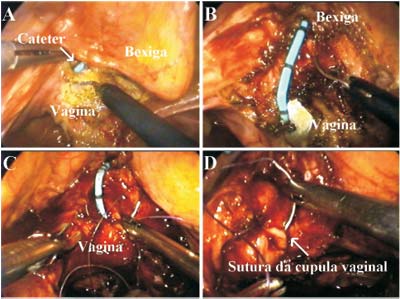 |
Figura 1- (A) Dissecção ao redor do cateter posicionado através do trajeto fistuloso. (B) Identificação da válvula maleável na cavidade vaginal. (C) Fechamento da cúpula vaginal ao redor do cateter, seguido de retirada do mesmo e (D) finalização da sutura. |
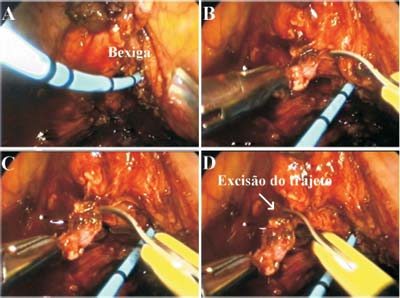 |
Figura 2 - Excisão de todo o tecido fibrosado ao redor da fístula. |
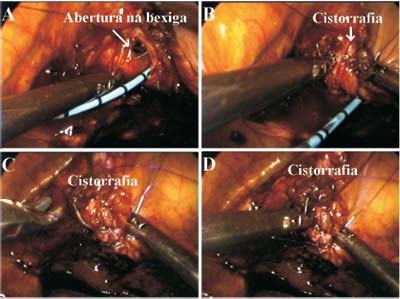 |
Figura 3 - Cistorrafia utilizando pontos contínuos com fio de poliglactina 2-0. |
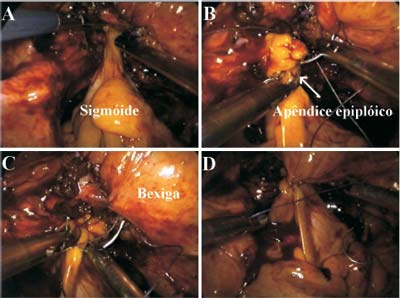 |
Figura 4 - Interposição de apêndice epiplóico do cólon sigmóide entre as duas linhas de sutura, fixando-o na parede vesical. |
CASO 2
Paciente de 50 anos, sexo feminino, submetida a histerectomia total abdominal em
outro serviço com desenvolvimento de perda
urinária contínua por via vaginal imediatamente após
a retirada da sonda. Foi reoperada por via aberta
16 dias após a cirurgia inicial, mas persistiu
com drenagem urinária via vaginal no
pós-operatório imediato. Procurou, então, nosso serviço,
sendo orientada a aguardar 3 meses para reduzir o
processo inflamatório local e delimitar o trajeto
fistuloso. Cistoscopia evidenciou um cálculo vesical e o
trajeto fistuloso; no entanto, o cateterismo do trajeto
não foi possível. Na abordagem laparoscópica, o
trajeto fistuloso foi identificado e ressecado. O
"cálculo", na realidade se tratava de um corpo estranho
intra-vesical (gaze). A bexiga e a vagina foram
corrigidas utilizando-se sutura contínua com fio de
poliglactina 2-0 e se interpondo epíplon entre as 2 linhas
de sutura. O tempo cirúrgico foi de 110 minutos,
com sangramento estimado de 150ml. A paciente
recebeu alta hospitalar no primeiro dia de
pós-operatório, sendo a sonda vesical retirada
ambulatorialmente no 10o dia de pós-operatório. Atualmente
encontra-se no 3o mês de seguimento, sem recorrência
da perda urinária.
Em ambos os casos, o teste da integridade da cistorrafia foi realizado com introdução de
solução salina isotônica intra-vesical (Figura 5).
No pós-operatório, as pacientes
foram mantidas com cateterismo vesical durante 10 dias
e abstinência sexual durante período mínimo de
30 dias.
Não se realizou uretrocistografia
miccional antes da retirada da sonda vesical.
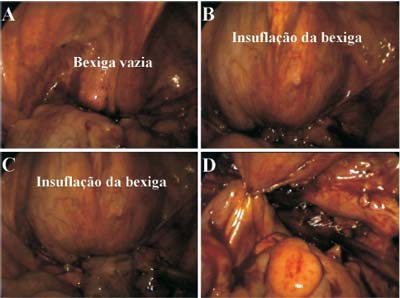 |
Figura 5 - Teste da integridade da cistorrafia instilando solução salina isotônica na bexiga. |
DISCUSSÃO
A isquemia tecidual é a causa principal
da formação da fístula vésico-vaginal. Durante
o trabalho de parto prolongado ou traumático, a
cabeça do feto comprime o trígono ou o colo vesical
contra o arco anterior da sínfise púbica;
subseqüentemente, o tecido torna-se isquêmico e
eventualmente necrosa, resultando na formação da fístula. No
caso das fístulas pós-operatórias, a maioria é causada
por trauma vascular. As lesões geralmente
são decorrentes de dissecção romba da bexiga
durante a mobilização da mesma durante a cesariana ou
a histerectomia total abdominal. Esta manobra
resulta na desvascularização ou lesão não reconhecida
da parede posterior da bexiga. Alternativamente,
um ponto pode ser aplicado inadvertidamente na
bexiga quando a cúpula vaginal é fechada após
a histerectomia. Ambas as situações resultam
em isquemia tecidual e necrose, culminando com a formação da
fístula1.
A perda urinária contínua através da
vagina é a principal manifestação clínica, podendo
estar associada a odor e desconforto local, o que
acarreta sérios problemas sociais às pacientes. A
paciente pode se queixar apenas de incontinência
urinária contínua ou febre. Eventualmente uma
leucocitose significativa pode estar presente. Classicamente
as fístulas pós-operatórias ocorrem entre o sétimo e
o décimo segundo dia após a cirurgia ginecológica
ou obstétrica2.
A simples inspeção vaginal pode
demonstrar a anormalidade6. O diagnóstico pode ser
confirmado enchendo a bexiga com solução salina com azul
de metileno. A cavidade vaginal é inspecionada e
se observa a fístula, com saída de solução com azul
de metileno pelo pertuito fistuloso2. Se nenhum
defeito é claramente identificado, uma cistoscopia
pode auxiliar no diagnóstico2,6. Em uma paciente que
está com incontinência urinária, pode ser feita
uma "prova do forro", que consiste na inserção de
um tampão vaginal após o preenchimento da bexiga
com solução contendo azul de metileno. A paciente
é orientada a deambular e em seguida é observado
se houve extravasamento da solução para o
tampão vaginal2. Cistografia ou uretrocistografia
miccional realizados na posição lateral podem ser
necessários para o diagnóstico e a caracterização do
trajeto fistuloso6. A urografia excretora pode ser útil
para excluir uma fístula uretero-vaginal
concomitante, que está associada em até 10% dos
casos1,2, mas não é considerada sensível para a detecção da
fístula vésico-vaginal propriamente
dita2. O ureter é susceptível à lesão durante a ligadura dos
vasos uterinos ou a dissecção próxima ao
ligamento
infundíbulo-pélvico1.
As fístulas vésico-vaginais podem
ser classificadas de vários modos. Quanto ao tipo,
podem ser simples (pequenas, únicas, não irradiadas)
e complexas (médias, grandes, irradiadas,
múltiplas, recorrentes). Quanto ao tamanho, podem
ser pequenas (até 0,5cm), médias (entre 0,6 e 2,4cm)
e grandes (maiores do que 2,5cm)2.
Uma vez a fístula diagnosticada, a
decisão terapêutica mais importante é o tipo
de procedimento e a hora da intervenção cirúrgica.
O reparo inicial é crítico, pois dados revelam que
a primeira tentativa de reparo geralmente é a que
tem maior sucesso, variando de 67 a
100%2,3,5,13,18. Uma das principais discussões na literatura se refere
à ocasião em que se deve corrigir cirurgicamente
uma fístula vésico-vaginal
pós-operatória2. A
orientação clássica é realizar tratamento clínico
conservador durante 2 a 4 meses usando drenagem
urinária contínua da bexiga. Isto permite a resolução
do edema e da inflamação pós-operatórios. Esta
tática conservadora geralmente resulta em
cicatrização espontânea da fístula em uma taxa de no
máximo 15 a 20% dos casos, quando a fístula é simples e
de pequeno tamanho19. Quando a fístula é grande
ou não responde às medidas conservadoras, a
correção cirúrgica é
indicada20. Alguns autores relatam uma taxa de sucesso de até 100% quando a
intervenção ocorre em período de até 6 semanas do
diagnóstico21. Qualquer que seja o parâmetro de tempo,
a aderência ao tratamento cirúrgico é o grande
passo para o sucesso da correção da fístula,
independente da técnica selecionada. Alguns passos simples
na realização da técnica são básicos para se obter
o reparo com sucesso, como mobilização dos
tecidos, identificação correta da fístula, excisão
das estruturas danificadas e fechamento das
camadas sem tensão. A experiência e a técnica cirúrgica
são fundamentais para este tipo de procedimento.
O melhor tempo para se reparar a fístula é quando
o edema e a inflamação regrediram, e não
há infecção2.
Várias técnicas cirúrgicas para o reparo
da fístula vésico-vaginal têm sido relatadas,
incluindo a via abdominal, vaginal ou
combinada13.
A maioria dos ginecologistas prefere a correção por via vaginal. Esta via de acesso
minimiza as complicações pós-operatórias, a
permanência hospitalar, a perda sangüínea e a dor após
o procedimento, obtendo sucesso comparável à
via abdominal5. No entanto, este acesso não é sempre
a melhor escolha. Pode estar associado a
encurtamento vaginal e formação de espaço morto, onde a
infecção e inflamação podem
iniciar18. Contra-indicações
à via vaginal incluem epitélio vaginal
severamente fibrosado ao redor da fístula, pequena
capacidade vesical, bexiga pouco complacente,
reparo necessitando de reimplante de ureter,
envolvimento de outras estruturas pélvicas, estenose vaginal
e inabilidade de obter exposição
apropriada22,23.
O reparo por via abdominal pode ser realizado transvesical ou intraperitoneal,
deixando a bexiga intacta. Tanto a incisão de
Pfannenstiel quanto a mediana são apropriadas; no entanto,
uma incisão mediana pode oferecer melhor acesso
à cavidade abdominal se há suspeita de
envolvimento ureteral ou necessidade de interposição de
omento24. Este acesso pode ser utilizado para tratar todos
os tipos de fístula vésico-vaginais, sendo a via
preferida quando um reimplante ureteral concomitante
é necessário25. Os adeptos da via
abdominal argumentam que se pode obter apreciável
sucesso, reprodutível e duradouro, com esta
técnica13. LEE e
cols.7 recomendam o acesso abdominal em
casos selecionados, incluindo (1) exposição
inadequada relacionada a fístula alta ou retraída em
vagina estreita, (2) proximidade do trajeto fistuloso
ao ureter, (3) patologia pélvica associada e (4)
múltiplas fístulas. Em casos complicados, um acesso
combinado transabdominal e transvaginal tem sido relatado.
A laparoscopia é uma alternativa
à laparotomia para vários
procedimentos uroginecológicos. As vantagens da
cirurgia minimamente invasiva são amplamente
conhecidas e incluem menor dor pós-operatória, tempo
de internamento reduzido, retorno precoce ao
trabalho e às atividades habituais e melhor efeito
estético comparado à cirurgia aberta. A magnificação
da imagem e a ótima exposição do campo
cirúrgico promovidos pela laparoscopia facilitam o acesso
eficaz e direto à fístula, permitindo meticulosa
dissecção e ressecção do trajeto fistuloso. A
laparoscopia respeita os princípios básicos da correção
cirúrgica por via abdominal, como (1) ampla exposição
da fístula e dos tecidos adjacentes, (2) excisão de
todo o tecido fibrosado, (3) fechamento sem tensão
com tecidos bem vascularizados, (4) uso de material
de sutura adequado, (5) interposição tecidual
(como omento, peritônio, retalho de bexiga retirado de
local distante da fístula ou apêndice epiplóico
do sigmóide), e (6) drenagem pós-operatória
eficiente da bexiga15.
O cuidado pós-operatório é similar para
o reparo vaginal e o abdominal. A drenagem ininterrupta e adequada da bexiga é o
mais importante aspecto do manejo pós-operatório.
Uma uretrocistografia miccional pode ser realizada
no décimo dia de pós-operatório para confirmar
o fechamento da fístula25.
Neste artigo relatamos 2 casos de
fístula vésico-vaginal tratados com sucesso por
via laparoscópica. Em ambos foi utilizada
interposição tecidual, apêndice epiplóico ou omento,
como recomendado por EVANS e cols.3. Como
adeptos da cirurgia minimamente invasiva, acreditamos
que o acesso laparoscópico seja a via de escolha nos
casos de fístulas vésico-vaginais com indicação de
reparo por via abdominal. Este procedimento pode
ser realizado com segurança e eficácia por
cirurgiões laparoscopistas experientes e implica em uma
menor morbidade às pacientes.
Referências Bibliográficas
1. Huang WC, Zinman LN, Bihrle W 3rd. Surgical
repair of vesicovaginal fistulas. Urol Clin North Am 2002;
29: 709-23.
2. Angioli R, Penalver M, Muzii L, Mendez L,
Mirhashemi R, Bellati F, et al. Guidelines of how to
manage vesicovaginal fistula. Crit Rev Oncol Hematol 2003;
48: 295-304.
3. Evans DH, Madjar S, Politano VA, Bejany DE,
Lynne CM, Gousse AE. Interposition flaps in
transabdominal vesicovaginal fistula repairs: are they really
necessary? Urology 2001; 57: 670-4.
4. Menchaca A, Akhyat M, Gleicher N, Gottlieb
L, Bernstein J. The rectus abdominis muscle flap in
a combined abdominovaginal repair of difficult vesicovaginal fistulae. A report of three cases. J
Reprod Med 1990; 35: 565-8.
5. Tancer ML. Observations on prevention and
management of vesicovaginal fistula after total hysterectomy.
Surg Gynecol Obstet 1992; 175: 501-6.
6. Yu NC, Raman SS, Patel M, Barbaric Z. Fistulas of
the genitourinary tract: a radiologic review.
Radiographics 2004; 24: 1331-52.
7. Lee RA, Symmonds RE, Williams TJ. Current status
of genitourinary fistula. Obstet Gynecol 1988; 72: 313-9.
8. Fichtner J, Voges G, Steinbach F, Hohenfellner
R. Ureterovesicovaginal fistulas. Surg Gynecol Obstet
1993; 176: 571-4.
9. Harris WJ. Early complications of abdominal and
vaginal hysterectomy. Obstet Gynecol Surv 1995; 50: 795-805.
10. Sims JM. On the treatment of vesico-vaginal fistula.
Am J Med Sci 1852; 23: 59-82.
11. Melamud O, Eichel L, Turbow B, Shanberg
A. Laparoscopic vesicovaginal fistula repair with
robotic reconstruction. Urology 2005; 65: 163-6.
12. Miller EA, Webster GD. Current management
of vesicovaginal fistulae. Curr Opin Urol 2001; 11: 417-21.
13. Sotelo R, Mariano MB, Garcia-Segui A, Dubois
R, Spaliviero M, Keklikian W, et al. Laparoscopic repair
of vesicovaginal fistula. J Urol 2005; 173: 1615-8.
14. Eilber KS, Kavaler E, Rodriguez LV, Rosenblum N, Raz
S. Ten-year experience with transvaginal
vesicovaginal fistula repair using tissue interposition. J Urol 2003;
169: 1033-6.
15. Nezhat CH, Nezhat F, Nezhat C, Rottenberg
H. Laparoscopic repair of a vesicovaginal fistula: a case
report. Obstet Gynecol 1994; 83: 899-901.
16. Miklos JR, Sobolewski C, Lucente V.
Laparoscopic management of recurrent vesicovaginal fistula.
Int Urogynecol J Pelvic Floor Dysfunct 1999; 10: 116-7.
17. Nabi G, Hemal AK. Laparoscopic repair of
vesicovaginal fistula and right nephrectomy for nonfunctioning
kidney in a single session. J Endourol 2001; 15: 801-3.
18. Enzelsberger H, Gitsch E. Surgical management
of vesicovaginal fistulas according to Chassar Moir's
method. Surg Gynecol Obstet 1991; 173: 183-6.
19. Thompson JD. Operative injuries to the ureter
prevention, recognition and management. In: Thompson JD,
Rock JA, editors. TeLinde's operative gynecology. Seventh
ed. Philadelphia: JB Lippincott; 1992: 759-83.
20. Ou CS, Huang UC, Tsuang M, Rowbotham R.
Laparoscopic repair of vesicovaginal fistula. J Laparoendosc Adv Surg Tech A 2004; 14: 17-21.
21. Moriel EZ, Meirow D, Zilberman M, Farkas
A. Experience with the immediate treatment of
iatrogenic bladder injuries and the repair of complex
vesico-vaginal fistulae by the transvesical approach. Arch
Gynecol Obstet 1993; 253: 127-30.
22. Blaivas JG, Heritz DM, Romanzi LJ. Early versus
late repair of vesicovaginal fistulas: vaginal and
abdominal approaches. J Urol 1995; 153: 1110-3.
23. Carr LK, Webster GD. Abdominal repair of
vesicovaginal fistula. Urology 1996; 48: 10-1.
24. Mueller ER, Kenton KS, Brubaker L.
Modern management of genitourinary fistula. J Pelvic Med
Surg 2005; 11: 223-34.
25. Cortesse A, Colau A. Vesicovaginal fistula. Ann
Urol (Paris) 2004; 38: 52-66.
ENDEREÇO PARA CORRESPONDÊNCIA
William Kondo
Avenida Getúlio Vargas, 3163 ap. 21
Curitiba - Paraná
Email: williamkondo@yahoo.com
