|
|
Órgão Oficial de Divulgação Científica da
|
ISSN: 1679-1796
|
Ptose Esplênica Corrigida por Videolaparoscopia em Paciente com Doença de Gaucher
Splenic Ptosis Fixed by Videolaparoscopy in a Gaucher Disease Patient
Maria Tereza Machado de Paula1, Mario Victor de Faria Nogueira2, Maria Christina Jorge Pereira3, Rogério Vivaldi4
Centro para o Tratamento Cirúrgico da Obesidade Mórbida, Hospital São Camilo, São Camilo, São Paulo, Brasil
RESUMO
A Doença de Gaucher é a mais comum das esfingolipidoses.
É hereditária, autossômica-recessiva e a primeira com
tratamento específico. A Terapia de Reposição Enzimática (TRE) mudou
a história natural desta doença. Muitas complicações agudas
e crônicas podem, agora, ser evitadas. Complicações que
ameaçam a vida ainda são vistas, a exemplo da ptose esplênica.
Nós descrevemos o caso de paciente do sexo feminino,
portadora de Doença de Gaucher que foi submetida a fixação do baço
por videolaparoscopia.
Palavras-chave: PTOSE ESPLÊNICA/cirurgia;
ESPLENOMEGALIA/cirurgia; BAÇO/cirurgia; DOENÇA DE GAUCHER;
LAPAROSCOPIA CIRÚRGICA; VIDEOLAPAROSCOPIA.
PAULA MTM, NOGUEIRA MVF, PEREIRA MCJ, VIVALDI R. Ptose Esplênica Corrigida por Videolaparoscopia em Paciente com Doença de Gaucher. Rev bras videocir 2003;1(4):143-146
doença de Gaucher é a mais comum das glicoesfingolipidoses. É hereditária, autossômica recessiva e a primeira com tratamento específico. A alteração genética está localizada no "cromossomo 1" 1, sendo descrito alta prevalência em judeus Ashkenazi2. Ocorre deficiência da enzima ß-glicocerebrosidase. Os pacientes apresentam, em geral: anemia, trombocitopenia e hepatoesplenomegalia.
Terapia de Reposição Enzimática vs Esplenectomia
Em 1991, surgiu a terapia de
reposição enzimática (TRE) sendo inicialmente
com alglucerase (enzima obtida de placentas
humanas) e mais recentemente com a imiglucerase (que
é análoga a enzima humana, obtida pela
tecnologia do DNA recombinante).
Com o surgimento da TRE, a esplenectomia (parcial ou total), que era um procedimento
comum, tem hoje indicações muito restritas.
Ptose Esplênica e Doença de Gaucher
A ptose esplênica surge pela diminuição do volume do baço durante o tratamento. Embora rara nestes pacientes, se presente deve ser corrigida, já que o alongamento do pedículo e ligamentos esplênicos (causado pela esplenomegalia inicial, quando da redução do baço) favorece o aparecimento de complicações graves, tais como o abdome agudo por volvo esplênico ou por trauma que levariam à esplenectomia total, com piora da doença e suas complicações.
RELATO DO CASO
Os autores descrevem o caso de uma menina que teve o diagnóstico de Doença
de Gaucher aos 4 anos de idade.
Aos 12 anos (em Junho/1995) apresentava esplenomegalia volumosa, que alcançava a
pelve, quando iniciou TRE com alglucerase (40 U/kg
peso a cada 14 dias). Houve regressão significativa
da víscera.
Após quatro anos de TRE (em Novembro/1999) foi observada a presença do baço em
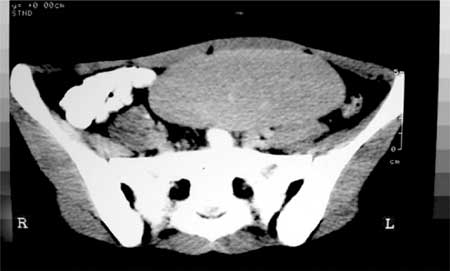
região hipogástrica (Figura 1) deixando o Espaço de
Traube livre, caracterizando a ptose esplênica. Nesta
ocasião realizou ultra-sonografia, abdominal e pélvica,
que revelou baço aumentado (17,5 cm em seu
maior diâmetro) e móvel a manipulação externa.
Em Outubro/2001, já com 18 anos de
idade, a paciente foi submetida à fixação do baço
por videolaparoscopia.
|
|
Figura 1 - Ultra-sonografia revelou baço em região hipogástrica caracterizando a ptose esplênica 17,5 cm em seu maior diâmetro. O Espaço de Traube era livre. |
TÉCNICA CIRÚRGICA
O acesso à cavidade abdominal foi
realizado através de incisão supra-umbilical de 10mm e,
através de agulha de Veress, criou-se pneumoperitônio de
14 cm de H2O. Por essa incisão, passamos um
trocarte de 10 mm, para uma ótica de 30°.
A inspeção da cavidade mostrou o hipocôndrio esquerdo vazio, com o baço
aumentado, ocupando a região hipogástrica e a fossa
ilíaca esquerda. Seus ligamentos eram frouxos e o
pedículo principal longo e tortuoso.
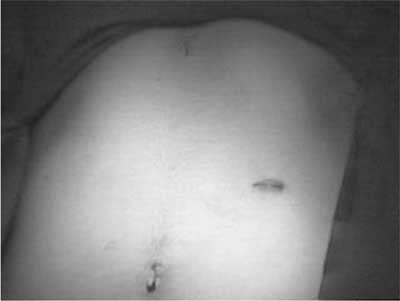
Para a mão esquerda do cirurgião foi
feita uma punção de 10 mm no epigástrio, na linha
média, em situação sub-xifoidiana e para a mão direita
outra punção de 10 mm, em flanco
esquerdo correspondendo a linha axilar média (Figura 2).
|
|
Figura 2 - As portas laparoscópicas empregadas. Para a mão esquerda: de 10 mm no epigástrio (na linha média) em situação sub-xifoidiana; e para a mão direita: de 10 mm, em flanco esquerdo correspondendo a linha axilar média. |
Após a entrada na cavidade, utilizamos o bisturi harmônico a fim de criar um espaço
em situação retrogástrica, sendo seccionados
vasos polares superiores do baço, de maneira a
proporcionar condições de se passar uma tela de
polipropileno, envolver o órgão e fixá-lo à parede lateral do
abdome e ao diafragma com um grampeador próprio
para hernioplastia inguinal laparoscópica.
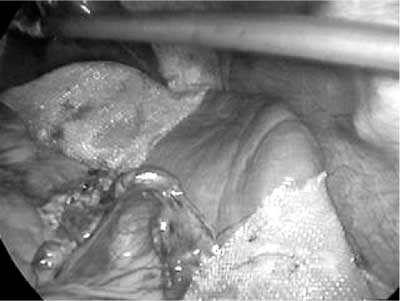
Em seguida, o baço foi medido com auxílio
de pinças de tamanho conhecido, sendo recortada
uma tela de polipropileno de 25 cm de largura por 23 cm
de comprimento, uma abertura, com cerca de 5 cm
de largura, em sua metade, permitiu a acomodação
do pedículo principal do baço (Figura 3).
|
|
Figura 3 - O baço foi medido com auxílio de pinças de tamanho conhecido, sendo recortada uma tela de polipropileno de 25 cm de largura por 23 cm de comprimento. Uma abertura, com cerca de 5 cm de largura, em sua metade, permitiu a acomodação do pedículo principal do baço. |
Essa tela foi introduzida na cavidade abdominal através de um portal do qual retiramos
o trocarte e fixada ao diafragma e a parede lateral
do abdome à maneira descrita (Figura 4).
|
|
Figura 4 - A tela foi introduzida na cavidade abdominal através de um portal do qual retiramos o trocarte, sendo fixada ao diafragma e a parede lateral do abdome. |
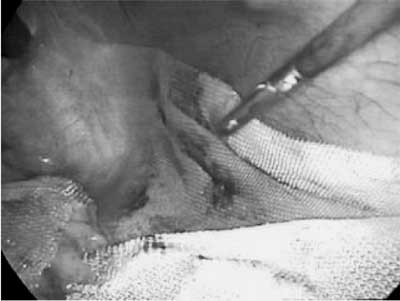
Após a fixação da tela, que ocupou todo
o hipocôndrio esquerdo da paciente, o baço
foi recolocado em sua posição anatômica após
envolvê-lo com as duas abas de tela, previamente
preparadas (Figura 5). Nesse momento, a tela é
novamente grampeada, incluindo as duas abas da tela e a
parede abdominal, criando-se um envoltório fixo para o
baço de modo a não permitir sua migração para outros
sítios da cavidade abdominal evitando-se, dessa forma,
a possibilidade de torção e trauma direto.
|
|
Figura 5 - Após fixação da tela, que ocupou todo o hipocôndrio esquerdo da paciente, o baço foi recolocado em sua posição anatômica envolvido com as duas abas de tela, previamente preparadas. |
Essa técnica, da maneira como foi
realizada, não havia sido descrita ainda, embora haja casos
de fixação semelhante, tanto na literatura de
cirurgia convencional como laparoscópica
3,4,5.
O procedimento demorou 45 minutos para ser realizado. Não foram deixados drenos na
cavidade e a paciente recebeu alta na manhã do primeiro
dia pós-operatório.
EVOLUÇÃO
A paciente recuperou-se plenamente da cirurgia. Atualmente, a paciente está bem, ainda recebendo TRE através de imiglucerase6, e leva uma vida normal.
CONCLUSÕES
A fixação do baço é necessária nos casos
de ptose esplênica e a correção por
videolaparoscopia é um procedimento seguro.
O acesso videolaparoscópico proporciona tempo de recuperação mais rápido, com menor
tempo de internação, custo e trauma, além de um
melhor aspecto estético.
ABSTRACT
Gaucher Disease is the most common among the glycosphingolipidosis. It's hereditary, autossomic-recessive
and the first to have specific treatment. Enzyme Replacement
Therapy (ERT) has changed the natural history of this disease. Most of
its acute and chronic complications can now be avoided.
Life-threatening complications are still seen in some patients, like the
splenic ptosis. We describe a case of a splenic ptosis in a Gaucher
Disease patient. She was submitted to spleen affixation
through videolaparoscopy.
Keywords: SPLENIC PTOSIS/surgery;
SPLANCHNOPTOSIS/surgery; SPLENOMEGALY/surgery; SPLEEN/surgery; GAUCHER
DISEASE; LAPAROSCOPIC SURGERY.
Referências Bibliográficas
1. Gaucher Disease, NIH Technology Assessment
Conference. JAMA 1996;275(7):548-553.
2. Giraldo P, Pérez-Calvo J, Cortés T, Civeira F, Félix
DR, Enfermedad de Gaucher Tipo1: Característica
Clínicas, Evolutivas y Terapêuticas em 8 casos. Sangre 1994;39(1):3-7.
3. Cohen MS. Laparoscopic Slenopexy for Wandering
(Pelvic) Spleen. Surg Laparosc Endosc 1998;8:286-290.
4. Andley M. Internal Herniation of Wandering Spleen: A
rare cause of recurrent abdominal pain. Int Surg 2000;85:322-324.
5. Nomura H. Laparoscopic Splenopexy for Adult
Wandering Spleen: Sandwich Method with two sheets of absorvable
knitted mesh. Surg Laparosc Endosc Percuteneous
Techniques 2000;10:332-334.
6. Paula MTM. Tratamento da Doença de Gaucher: um
consenso brasileiro. Revista Brasileira de Hematologia e
Hemoterapia 2003;25(2):89-95.
ENDEREÇO PARA CORRESPONDÊNCIA
MARIO VICTOR DE FARIA NOGUEIRA
Av. Ruy Frazão Soares, 191 sala 203
CEP 22793-074
Barra da Tijuca, Rio de Janeiro
RJ, Brasil
e-mail: mariovictor@ajato.com.br
(1) Hematologista do Instituto Estadual de Hematologia Arthur de Siqueira Cavalcanti (Hemorio) e Hospital dos Servidores do Estado, Ministério da Saúde - Rio de Janeiro, RJ.
(2) Cirurgião do Hospital dos Servidores do Estado, Ministério da Saúde - Rio de Janeiro, RJ.
(3) Hematologista do Instituto Estadual de Hematologia Arthur de Siqueira Cavalcanti (Hemorio), Rio de Janeiro, RJ.
(4) Endocrinologista, Rio de Janeiro, RJ.
Recebido em 29/10/2003
Aceito para publicação em 13/11/2003